
Close
































A hérnia de disco lombar é uma condição na qual o material gelatinoso de um disco intervertebral se desloca, exercendo pressão sobre as estruturas nervosas adjacentes. Esta compressão, juntamente com a inflamação associada, é a causa primária da dor lombar e da dor que irradia para a perna (ciática).
A hérnia de disco lombar é uma condição na qual o material gelatinoso de um disco intervertebral se desloca, exercendo pressão sobre as estruturas nervosas adjacentes. Esta compressão, juntamente com a inflamação associada, é a causa primária da dor lombar e da dor que irradia para a perna (ciática).
É fundamental sublinhar que, na grande maioria dos casos, a evolução é favorável e espontânea, com uma melhoria dos sintomas observada em cerca de três quartos dos doentes dentro de 12 semanas.
As manifestações variam em função da localização e da gravidade da compressão nervosa:
O diagnóstico é um processo clínico, onde a história do doente e o exame físico têm um papel preponderante, não dependendo exclusivamente dos exames de imagem.
O tratamento inicial é conservador, multimodal e ajustado a cada doente, dado que a maior parte dos casos se resolve sem necessidade de cirurgia nas primeiras 12 semanas.
A cirurgia é reservada para situações específicas, sendo o momento da intervenção um fator crítico.
A estenose lombar, ou canal estreito lombar, é uma condição comum da coluna vertebral, frequentemente associada ao envelhecimento. Caracteriza-se pelo estreitamento do canal vertebral por onde passam os nervos que transmitem e recebem informação dos membros inferiores.
Os sintomas característicos tendem a agravar-se na posição de pé (ortostática). Os pacientes tipicamente descrevem:
O diagnóstico exige a correlação dos achados imagiológicos com o quadro sintomático, pois não existem critérios definitivos isolados.
A progressão natural da estenose lombar não é obrigatoriamente progressiva. A maioria dos casos tratados de forma conservadora não demonstra agravamento significativo ao longo de 4 anos.
A cirurgia é recomendada quando a dor é intolerável ou na presença de défices neurológicos. As evidências atuais sugerem que a cirurgia proporciona melhores resultados a longo prazo em comparação com o tratamento não cirúrgico.
A laminectomia (descompressão sem instrumentação) é o procedimento de referência ("Gold Standard") no tratamento.
Alternativamente, a descompressão pode ser realizada através de técnicas minimamente invasivas, como a descompressão tubular ou endoscópica. A escolha da técnica depende da gravidade e do número de níveis vertebrais afetados pela estenose.
A fusão (fixação da coluna com parafusos e barras) deve ser reservada para situações específicas em que a coluna é instável ou se prevê que fique instável após a remoção do componente ósseo responsável pela estenose.
A espondilólise é uma condição que se caracteriza por um defeito ósseo, mais especificamente uma fratura por fadiga (ou stress), que ocorre na região do istmo ou pars interarticularis da vértebra, sendo a vértebra L5 o local mais comum.
Trata-se de uma patologia tipicamente adquirida na pré-adolescência e adolescência, com forte associação a diversos fatores:
As manifestações clínicas, embora inespecíficas (não patognomônicas), levantam a suspeita:
A confirmação e avaliação da lesão utilizam exames com utilidades específicas:
É a primeira linha, com uma taxa de sucesso superior a 80%. Inclui:
O regresso ao desporto ocorre tipicamente após as 8 semanas, podendo demorar até 6 meses em casos mais avançados.
Reservado para falha do tratamento conservador ou complicações específicas. As indicações primárias são:
As opções cirúrgicas incluem:
A Espondilolistese Degenerativa é caracterizada pelo deslizamento de uma vértebra superior sobre a vértebra imediatamente inferior. A forma degenerativa surge do envelhecimento e da deterioração progressiva das estruturas da coluna, nomeadamente os discos intervertebrais e as facetas articulares. Este processo compromete a estabilidade das articulações, resultando em instabilidade segmentar e no consequente deslizamento da vértebra.
A Espondilolistese Degenerativa é caracterizada pelo deslizamento de uma vértebra superior (cefálica) sobre a vértebra imediatamente inferior (caudal). O nome da condição deriva da combinação dos termos gregos: Espondilo (vértebra) e Listese (deslizamento).
A forma degenerativa surge do envelhecimento e da deterioração progressiva das estruturas da coluna, nomeadamente os discos intervertebrais e as facetas articulares. Este processo compromete a estabilidade das articulações, resultando em instabilidade segmentar e no consequente deslizamento da vértebra.
Esta patologia é classificada como um fenómeno dinâmico, o que implica que os sintomas não são fixos. A intensidade e a natureza das queixas do paciente podem flutuar consideravelmente em função da postura ou da atividade em curso.
A instabilidade e o deslizamento vertebral podem levar à estenose (estreitamento) do canal lombar, o que se traduz em dor e limitação funcional. É comum observar-se neste quadro clínico a presença de claudicação neurogénica (dor nas pernas desencadeada pela marcha) e assimetria nos reflexos.
Para estabelecer um diagnóstico preciso e definir o plano terapêutico, é crucial avaliar a estabilidade da coluna em diferentes posições através de exames de imagem:
Em casos com sintomas menos acentuados, pode ser considerado o tratamento não cirúrgico, que engloba fisioterapia, medicação analgésica e infiltrações. A fisioterapia, em particular, demonstrou reduzir a probabilidade de o paciente necessitar de cirurgia num horizonte de um ano.
Contudo, a evidência sugere que esta abordagem apresenta um impacto limitado nos resultados clínicos a longo prazo e é inferior à cirurgia no que concerne ao alívio da dor e à recuperação funcional.
A intervenção cirúrgica é a opção recomendada para pacientes cujos sintomas persistem por um período mínimo de 12 semanas e que possuem confirmação radiológica da patologia.
O tratamento cirúrgico ideal para a espondilolistese degenerativa permanece um tópico de debate clínico, focando-se em duas abordagens principais:
A espondilolistese ístmica é caracterizada pelo deslizamento de uma vértebra sobre a imediatamente inferior que surge como uma progressão da espondilólise (uma falha ou fratura na porção posterior da vértebra).
Estima-se que 15% dos indivíduos com espondilólise venham a desenvolver espondilolistese. O nível mais afetado é a transição lombossagrada, especificamente L5/S1.
A gravidade do deslizamento vertebral é avaliada pela classificação de Meyerding, que divide a condição em graus:
Um fator de risco importante é uma Incidência Pélvica (IP) elevada, que se correlaciona com um maior risco de deslizamento.
Um paciente com espondilólise pode ser assintomático, com a sintomatologia a surgir tipicamente após degeneração discal. Os principais sinais de alerta são:
Os exames complementares são cruciais para confirmar o diagnóstico e avaliar a extensão da espondilolistese ístmica:
O tratamento inicial é conservador, sendo a intervenção cirúrgica reservada para casos em que esta abordagem falha ou na presença de critérios de severidade.
A cirurgia, em média realizada por volta dos 50 anos, é indicada em casos de:
As técnicas instrumentadas incluem:
A Sacroileíte consiste na inflamação das articulações sacroilíacas, articulação que une o final da coluna vertebral (Sacro) e a bacia (Ilíacos). Pode surgir no contexto de patologias inflamatórias sistémicas, como algumas doenças autoimunes.
O sintoma predominante é a dor lombar baixa, que pode ser unilateral ou bilateral e irradiar para os glúteos, virilha ou membros inferiores. Esta dor tipicamente apresenta um padrão inflamatório, melhorando com a atividade e piorando com o repouso, e pode ser acompanhada de rigidez matinal.
O exame físico revela dor à palpação direta da articulação e alterações em testes provocativos específicos.
O diagnóstico é estabelecido clinicamente, baseado na história clínica e exame físico, exames de imagem e, por vezes, surge como diagnóstico de exclusão.
O tratamento inicial, conforme recomendações do American College of Rheumatology e da EULAR, é composto por:
A Hérnia Discal Cervical caracteriza-se pela saída do conteúdo do disco intervertebral, podendo resultar na compressão das raízes nervosas ou da medula espinhal.
A Estenose Cervical consiste no estreitamento do canal vertebral. É causada por alterações como a formação de osteófitos (“bicos de papagaio”), espessamento dos ligamentos ou protrusão discal, diminuindo o espaço disponível para a medula e os nervos.
Os sintomas dependem da estrutura afetada e do grau de compressão, manifestando-se tipicamente em três formas:
O diagnóstico inicia-se pela avaliação clínica, incluindo a história do paciente e exame físico com testes específicos (como o teste de Spurling) para despiste de radiculopatia.
É posteriormente confirmado através de exames de imagem:
O tratamento é individualizado e depende da gravidade dos sintomas, da presença de défices neurológicos e da resposta às terapias iniciais.
É a abordagem inicial para a maioria dos casos de dor cervical e radiculopatia leve a moderada.
A maioria dos pacientes obtém alívio significativo com estas medidas, evitando cirurgia.
A cirurgia é considerada em situações específicas:
A escolha da técnica depende de vários fatores:
Geralmente preferida quando a compressão é central e causada por estruturas anteriores.
Mais utilizada em compressões multinível ou estenose do canal.
A Mielopatia Degenerativa Cervical é uma condição neurológica progressiva que ocorre quando a medula espinhal é comprimida na região do pescoço (coluna cervical).
Esta compressão pode resultar de um processo de desgaste natural associado ao envelhecimento (degeneração da coluna) ou surgir no contexto de uma hérnia discal.
Os sintomas podem ser subtis no início e surgir de forma lenta ou por surtos de agravamento.
Os sinais mais frequentes incluem:
A gravidade da doença é frequentemente classificada através de escalas clínicas, como a mJOA (Escala Modificada da Associação Japonesa de Ortopedia), em ligeira, moderada ou grave.
O diagnóstico inicial é clínico, baseado na história dos sintomas e num exame físico detalhado realizado pelo médico, incluindo avaliação de força, sensibilidade e reflexos.
Para confirmação são essenciais exames de imagem:
Reservado para doentes com doença ligeira ou para aqueles com compressão visível mas ainda sem sintomas claros de mielopatia.
Recomendado para casos de mielopatia moderada a grave ou para casos ligeiros que demonstrem progressão.
Envolve frequentemente a remoção de discos (discectomia) ou de vértebras (corporectomia), seguida de fusão.
Pode incluir laminectomia com fusão ou laminoplastia (alargamento do canal sem fusão).
A Doença de Scheuermann, também conhecida como cifose de Scheuermann, é a principal causa de hipercifose estrutural em adolescentes. Caracteriza-se por uma deformidade rígida resultante da forma em “cunha” das vértebras, geralmente na região torácica.
Esta característica distingue-a de uma cifose funcional, que pode ser corrigida voluntariamente com a postura.
Embora a etiologia exata permaneça desconhecida, acredita-se que seja multifatorial, com forte componente genética associada a alterações no crescimento das placas vertebrais e fatores biomecânicos.
A doença apresenta-se em duas formas principais:
Para além da alteração estética da postura, os pacientes podem apresentar:
O diagnóstico é estabelecido combinando a avaliação clínica com exames de imagem, principalmente radiografia (Raio-X).
O tratamento é individualizado e depende da gravidade da curva, da idade do paciente e da presença de sintomas.
Reservado para casos graves ou quando o tratamento conservador falha.
A escoliose no adulto é marcada pela dor e pela diminuição da capacidade funcional. A deformidade da coluna manifesta-se tipicamente de duas formas:
É possível que uma coluna esteja deformada (desalinhada), mas o paciente consiga manter o olhar horizontal (equilibrado). No entanto, à medida que a coluna envelhece e perde a lordose natural (tendência cifosante), o corpo utiliza mecanismos de compensação para evitar a queda anterior:
Embora equilibrado, este estado compensado exige um elevado custo energético, resultando em fadiga muscular constante e dor lombar intensa. Quando estes mecanismos falham, ocorre o desequilíbrio descompensado.
O diagnóstico atual transcende a radiografia simples, exigindo avaliação da relação entre coluna e bacia através de radiografias de corpo inteiro em carga.
Exames complementares como a ressonância magnética (RMN) e a tomografia computorizada (TC) permitem avaliar as estruturas ósseas e eventuais compressões neurológicas.
Indicado para sintomas ligeiros, com foco em:
Considerado em casos de dor intratável, défice neurológico progressivo ou colapso grave do equilíbrio. O planeamento é rigoroso e individualizado para definir a correção necessária.
Objetivo Cirúrgico Final: restaurar a lordose lombar adequada à pélvis do paciente, recuperando um equilíbrio funcional e energético, livre de dor.
A Escoliose Idiopática do Adolescente (EIA) é uma deformidade da coluna vertebral caracterizada por uma curva lateral superior a 10 graus. Embora a etiologia exata permaneça incerta, acredita-se que a instabilidade rotacional inerente à coluna humana, especialmente ao nível do disco intervertebral, esteja implicada na sua manifestação.
O diagnóstico e a previsão da progressão da curva são determinados principalmente pela sua magnitude (avaliada pelo ângulo de Cobb) e pelo grau de maturação esquelética do adolescente no momento da avaliação.
Avaliações essenciais incluem:
Radiografias: essenciais para medir o ângulo da curva. As radiografias dinâmicas (bending) permitem diferenciar curvas estruturais (que não reduzem para menos de 25º na flexão lateral) de curvas não estruturais.
Maturidade esquelética: fundamental para o planeamento do tratamento, pois o risco de progressão é maior em pacientes ainda em crescimento.
Ressonância Magnética (RM): reservada para casos específicos, como a presença de hipercifose superior a 40º ou suspeita de patologia neurológica associada.
O principal objetivo do tratamento é travar a progressão da curva e prevenir possíveis complicações pulmonares. A abordagem pode ser conservadora ou cirúrgica, dependendo da gravidade da curva e do potencial de crescimento restante do paciente.
Observação: recomendada para curvas pequenas, geralmente inferiores a 25 graus.
Coletes Ortopédicos (Bracing): constituem o tratamento padrão para prevenir a progressão da deformidade.
Indicação: curvas entre 25º e 40º em pacientes com crescimento ativo (Risser 0–2).
Eficácia: demonstrou ser significativamente eficaz (cerca de 72% de sucesso em estudos), sendo a sua eficácia diretamente relacionada com o número de horas de utilização diária.
Reabilitação e Exercícios: incluem fortalecimento muscular do tronco e alongamentos. Embora isoladamente não impeçam a progressão da curva, são um complemento importante ao tratamento com colete.
O procedimento cirúrgico consiste na fusão vertebral das curvas estruturais (frequentemente classificadas pelo sistema de Lenke) para interromper a progressão da deformidade.
O planeamento cirúrgico tem como objetivo restaurar o equilíbrio dos ombros e o alinhamento lateral da coluna. Durante a cirurgia, a segurança neurológica é monitorizada através de neuromonitorização intraoperatória.
As fraturas osteoporóticas, ou fraturas de fragilidade, representam um problema de saúde pública crescente em Portugal. Devido à acentuada fragilidade óssea, estas lesões podem surgir sem trauma aparente ou com trauma de baixa energia (minor). A porosidade extrema do osso compromete a sua capacidade de suportar atividades do quotidiano.
Esta condição afeta predominantemente as mulheres (80,4% dos casos). Apesar do elevado impacto económico, estima-se que 75% das mulheres elegíveis para terapêutica da osteoporose não a recebem.
Repetir radiografia em posição ortostática 4 a 7 dias após o diagnóstico inicial. Avaliar prevenção secundária da osteoporose, incluindo densitometria óssea (DXA) e avaliação estruturada de risco de fratura com a ferramenta FRAX.
As metástases da coluna vertebral representam o alojamento de células cancerígenas provenientes de um tumor primário noutro órgão (como mama, próstata, pulmão, rim ou tiroide) na coluna vertebral
Este é o local mais comum para metástases ósseas, afetando a coluna em cerca de 60% dos casos. Estima-se que 20% de todos os doentes oncológicos desenvolvam metástases na coluna ao longo da sua doença. Uma emergência oncológica grave, a compressão da medula espinhal, ocorre em cerca de 10% destes doentes.
O sintoma mais comum e inicial é a dor, que se pode apresentar de duas formas distintas:
A compressão nervosa pode também resultar em défices neurológicos:
É crucial manter um alto índice de suspeita nas seguintes situações:
O tratamento atual é altamente individualizado, seguindo frameworks de decisão como o NOMS (Neurológico, Oncológico, Mecânico e Sistémico), e é coordenado por uma equipa multidisciplinar (oncologia, cirurgia, radioterapia).
Para avaliar o risco de fratura ou colapso da coluna e orientar a necessidade de intervenção cirúrgica, utiliza-se o Score SINS. Este sistema classifica a estabilidade da coluna com base em seis critérios clínicos e radiológicos:
A pontuação final (0 a 18) define três categorias cruciais para o planeamento terapêutico:
A coluna vertebral é, por vezes, local de desenvolvimento de tumores primários – lesões que se originam no próprio osso, tecidos moles, medula ou revestimentos. Embora representem uma parcela pequena (menos de 10%) dos tumores da coluna e sejam menos comuns do que as metástases, a sua natureza complexa exige uma gestão clínica altamente especializada.
O tipo de tumor primário da coluna frequentemente se correlaciona com a idade do paciente:
A correta classificação é vital para definir o prognóstico e o plano terapêutico:
O diagnóstico e a definição da estratégia terapêutica são obrigatoriamente multidisciplinares.
A estratégia de tratamento visa a erradicação da doença e é definida com base na biópsia e no SINS score:
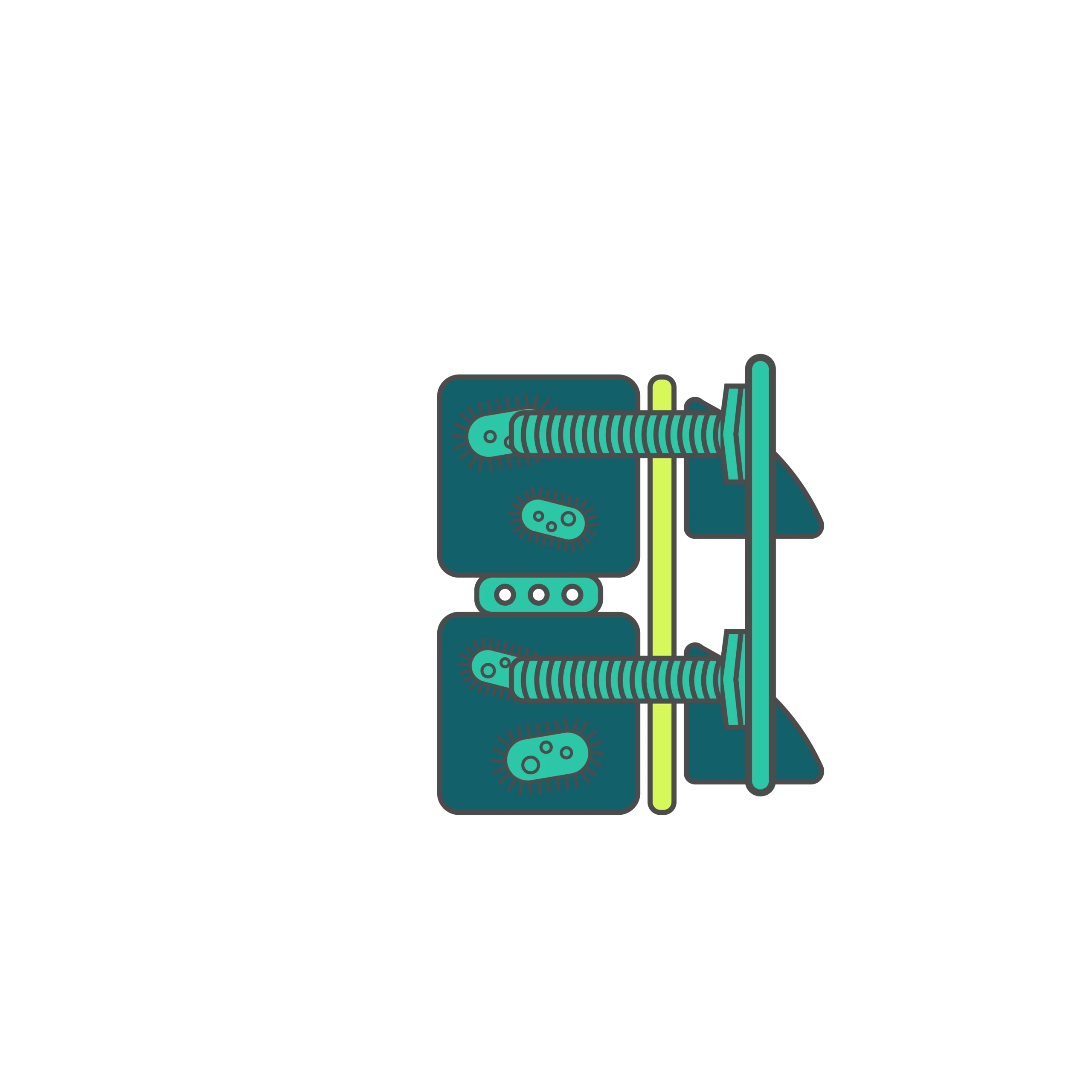
A Espondilodiscite é uma infecção que atinge o disco intervertebral e as vértebras adjacentes.
Esta patologia pode ser de natureza piogénica (bacteriana), granulomatosa (como a tuberculose ou brucelose) ou fúngica.
Mecanismo: Geralmente resulta da disseminação hematogénea (pelo sangue) de bactérias originárias de um foco infecioso distante.
Fatores de Risco: Prevalência global crescente devido a envelhecimento populacional, imunossupressão, uso de opioides intravenosos, diabetes e procedimentos invasivos recentes.
É fundamental compreender que a infecção pós-cirúrgica é uma realidade inerente a qualquer procedimento cirúrgico, e a cirurgia da coluna vertebral não é exceção. Apesar dos avanços nas técnicas de esterilização, profilaxia antibiótica e melhoria das condições do bloco operatório, o risco nunca é nulo.
É fundamental compreender que a infecção pós-cirúrgica é uma realidade inerente a qualquer procedimento cirúrgico, e a cirurgia da coluna vertebral não é exceção. Apesar dos avanços nas técnicas de esterilização, profilaxia antibiótica e melhoria das condições do bloco operatório, o risco nunca é nulo. As infecções do local cirúrgico (SSI - Surgical Site Infection) permanecem uma das complicações mais complexas e desafiantes na cirurgia da coluna, com uma incidência que varia significativamente consoante a complexidade do procedimento e a utilização de instrumentação.
Para solicitar mais informações,
contacte via e-mail: drjoaosoaresdovale@gmail.com

Segunda a Sexta
9:30h às 19:00h
Sábados
9:30h às 12:30h
Termos e Condições
© DR.JOAODOVALE 2026 Todos os direitos reservados