
Close

































No mundo digital de hoje, passamos horas a fio a olhar para os nossos ecrãs. São inegáveis as vantagens dos telemóveis no nosso quotidiano como a facilidade de comunicação, organização, acesso à internet e tudo o que isso nos permite. No entanto, todas estas vantagens levam a um tempo crescente nos “ecrãs”, que pode ter impacto no nosso corpo. Este texto visa falar sobre um problema de saúde pública crescente: “Text Neck Syndrome”.
A Síndrome do Pescoço de Texto (ou Text Neck Syndrome) é uma síndrome de uso excessivo que engloba um conjunto complexo de sintomas clínicos resultantes de uma postura incorreta. Caracteriza-se essencialmente pelo stress repetitivo e pelas lesões causadas pela flexão do pescoço para a frente e para baixo durante períodos prolongados, postura tipicamente adotada quando olhamos para dispositivos digitais. É atualmente considerada uma verdadeira epidemia moderna.
A nossa coluna está desenhada para nos permitir manter a posição ortostática e olhar para o horizonte. Para isso existem as curvas naturais da coluna. Quando mantemos a coluna cervical em flexão repetidamente, como ao olhar para baixo para um telemóvel, geramos tensão mecânica nas articulações, ligamentos e músculos do pescoço.
Além disso, o centro de gravidade da cabeça altera-se, colocando os músculos posteriores sob maior tensão. Com o tempo, estas alterações na região cervical podem levar a alterações na coluna torácica (aumento da cifose) e ativar mecanismos compensatórios ao nível da região pélvica, criando um efeito dominó ao longo da coluna.
A probabilidade de desenvolver esta condição é elevada na população contemporânea devido ao estilo de vida moderno, que inclui utilização excessiva de dispositivos eletrónicos como telemóveis, computadores e tablets. O uso intensivo é agravado pelo sedentarismo e pela ergonomia inadequada.
As consequências podem incluir dor cervical, rigidez e tensão no pescoço, ombros e costas, além de dores de cabeça e irradiação de dor, dormência ou formigueiro para os braços e mãos.
Os tratamentos concentram-se primariamente na correção postural para reduzir a dor e melhorar a qualidade de vida. As estratégias incluem alterações ergonómicas no ambiente de trabalho ou doméstico (como elevar os ecrãs ao nível dos olhos), pausas frequentes e, sobretudo, exercício físico e fisioterapia.
Embora a dependência dos dispositivos digitais seja uma realidade do nosso século, a solução não está em abandonar a tecnologia, mas sim em ajustar os nossos hábitos. Com consciencialização, correções posturais e prática regular de exercício físico, é possível prevenir esta síndrome e melhorar a saúde da coluna.

Quando surge uma dor nas costas, o instinto natural é realizar um exame de imagem, como uma Ressonância Magnética (RM), para descobrir a causa. No entanto, o uso inapropriado destes exames pode levar a intervenções médicas e cirurgias desnecessárias. Ler relatórios sem enquadramento clínico pode, na verdade, piorar a dor e atrasar a recuperação.
A forma como um relatório é apresentado tem impacto direto na perceção do paciente. Um estudo dividiu doentes em dois grupos: um recebeu explicações técnicas detalhadas, enquanto o outro foi tranquilizado com o contexto de envelhecimento normal. Após seis semanas, o grupo técnico desenvolveu uma visão mais negativa da coluna, maior catastrofização, menos melhoria da dor e pior funcionalidade.
Alterações na coluna, na maioria das vezes, não têm impacto clínico. É comum encontrar extrusões discais, osteófitos ("bicos de papagaio") e alterações de Modic mesmo em pessoas sem dor. Estas alterações estão associadas ao envelhecimento, especialmente após os 45 anos.
A terminologia médica como “degeneração”, “protrusão” ou “compressão” pode gerar ansiedade e levar o paciente a acreditar que tem um problema grave. Estudos mostram que a catastrofização está associada a piores resultados, maior incapacidade e menor recuperação.
A saúde da coluna depende muito mais da condição física do que da imagem. Estudos com astronautas demonstram que o descondicionamento físico e a atrofia muscular afetam a coluna, aumentando o risco de dor. A estabilidade muscular é um fator chave.
Focar-se em relatórios médicos complexos pode aumentar a ansiedade e prolongar a dor. O mais importante é a correlação clínica feita por um profissional.
Exames devem ser solicitados apenas quando há suspeita clínica. Na maioria dos casos, as alterações encontradas não limitam a vida diária. A recomendação é manter-se ativo e investir no fortalecimento muscular.
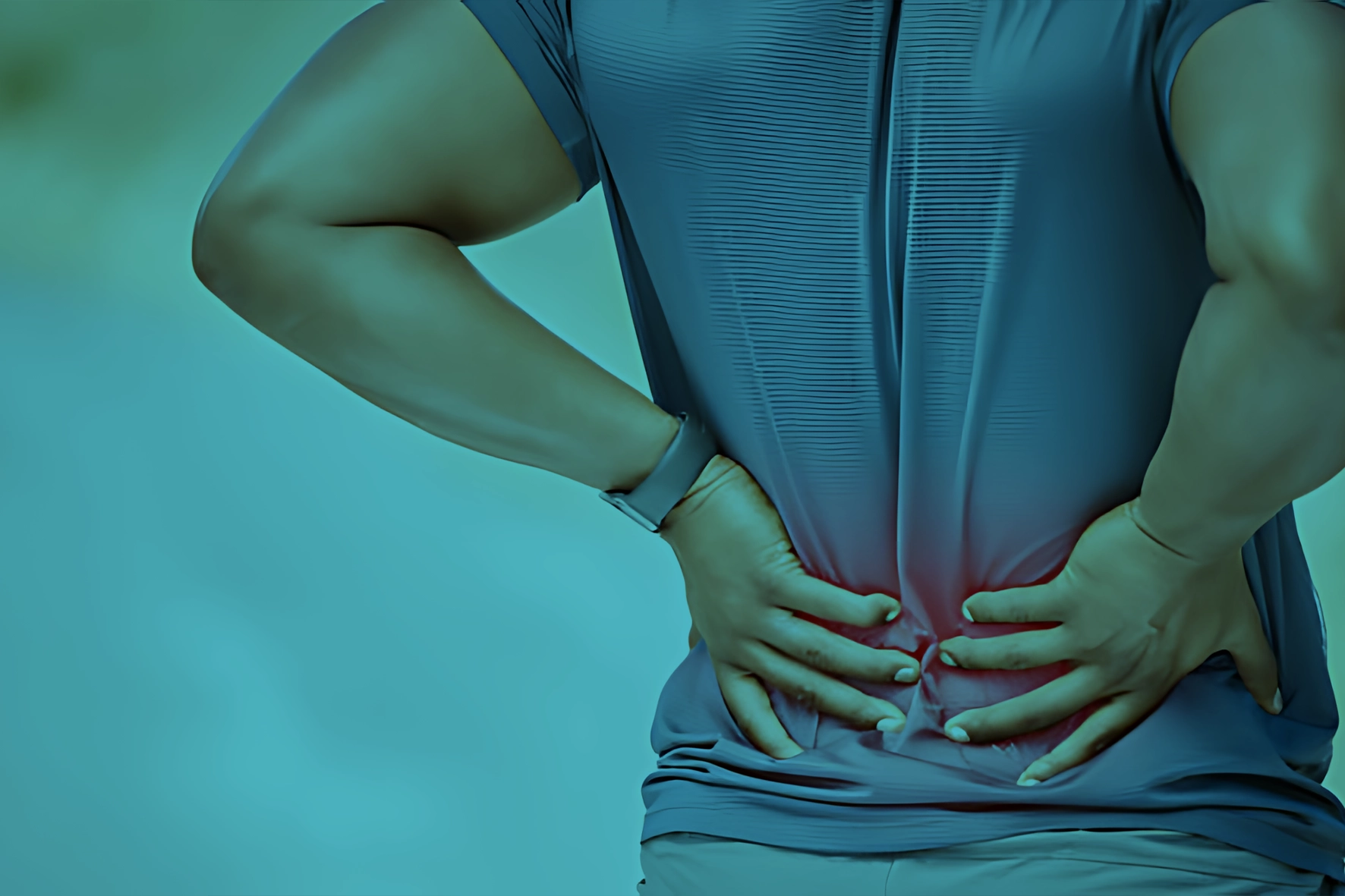
Quase todos nós já experienciámos ou iremos experienciar dor nas costas. Na verdade, a dor lombar é uma das condições médicas mais comuns no mundo, afetando mais de 80% dos adultos em algum momento da sua vida. Quando acordamos "travados" ou sentimos uma pontada forte ao levantar um peso, é fácil entrar em pânico e imaginar o pior cenário. No entanto, a evidência científica tranquiliza-nos: na esmagadora maioria das vezes, a dor lombar é um evento benigno e autolimitado.
Na maioria das situações, a dor na região lombar que se manifesta de forma aguda (com uma duração máxima de quatro semanas) é categorizada como "não específica". Isto significa que a dor não está associada, de forma exclusiva, a uma patologia subjacente de natureza grave. Nestes casos o nosso corpo tem uma excelente capacidade de recuperar de forma espontânea. Antigamente, a recomendação médica era o repouso absoluto na cama. Hoje, sabemos que isso é um erro! A indicação principal é evitar o repouso no leito e manter a mobilização e as atividades diárias de acordo com a sua tolerância. Adicionalmente, o tratamento para estes casos comuns passa pelo tratamento sintomático com recurso a analgésicos ou antiinflamatórios, aplicação de calor local e em alguns casos fisioterapia.
Apesar de na maioria dos casos a dor lombar não ser motivo para alarme, o papel do médico é estar atento a pequenas pistas que possam indicar a presença de uma patologia mais grave (como uma fratura, infecção, compressão nervosa ou tumor). É aqui que entram os chamados sinais de alarme ou red flags.
A compressão nervosa pode manifestar-se pela perda de força progressiva ou severa nas pernas, retenção urinária nova (dificuldade em urinar), incontinência urinária ou fecal, ou perda de sensibilidade na região genital/perineal (conhecida como "anestesia em sela"). Estes sintomas podem indicar uma síndrome da cauda equina, uma urgência médica que requer descompressão urgente das estruturas neurológicas.
As infeções localizadas na coluna vertebral podem apresentar-se com dor lombar, pode estar associada em alguns casos a febre e surge particularmente em pessoas com história de infeção recente ou com imunossupressão associada a doença ou medicação (corticosteroides, agentes biológicos).
A dor lombar também pode ser sugestiva de fratura em casos de trauma, ou em populações de risco como osteoporose, mulheres pós-menopausa ou uso prolongado de corticosteroides. Pacientes com história de cancro, dor intensa ou alterações neurológicas devem sempre excluir lesão grave.
Outras causas podem ser vasculares, abdominais ou pélvicas. É comum doentes pedirem exames de imagem para “tranquilidade”, mas diretrizes médicas internacionais alertam que, se não houver sinais de alarme, exames de rotina não melhoram a recuperação.
Exames desnecessários podem mostrar alterações normais da coluna, gerar ansiedade, custos e até tratamentos ou cirurgias desnecessárias. A probabilidade de fratura é de 1 a 4%, e de tumor inferior a 1%. Exames avançados devem ser reservados apenas para sinais de alarme.
Portanto, se as suas costas doem, o mais provável é que o corpo precise apenas de tempo, movimento adequado e gestão da dor para voltar ao normal. No entanto, esteja atento ao seu corpo e, se notar sinais de alarme, procure avaliação médica especializada.
Para solicitar mais informações,
contacte-nos e-mail: drjoaosoaresdovale@gmail.com

Segunda a Sexta
9:30h às 19:00h
Sábados
9:30h às 12:30h
Termos e Condições
© DR.JOAODOVALE 2026 Todos os direitos reservados